La sindrome da resezione anteriore bassa (LARS, Low Anterior Resection Syndrome) rappresenta una delle sfide funzionali più comuni e invalidanti per chi ha subito un intervento di resezione del retto con conservazione dello sfintere, tipicamente per tumore rettale[1][2]. Mentre molto si parla di urgenza e incontinenza, esiste un fenotipo “meno raccontato” di LARS caratterizzato da stipsi, evacuazioni frammentate (clustering), difficoltà di svuotamento e sensazione di incompleto svuotamento che può compromettere seriamente la qualità di vita quotidiana.
Che cos’è la LARS e perché compare
Dopo la rimozione di un tratto di retto e la ricostruzione della continuità intestinale, la funzione “di serbatoio” del retto e alcuni meccanismi di controllo (sensibilità, coordinazione, riflessi) possono risultare alterati[3]. Il quadro è spesso multifattoriale e può essere influenzato anche da radioterapia e dai cambiamenti anatomici post-chirurgici[3]. Alcune stime riportano che la LARS possa interessare fino all’80% dei pazienti operati, con severità molto variabile[2].
Il fenotipo “stipsi dominante”: un quadro particolare
Non tutti i pazienti con LARS presentano diarrea o urgenza: una quota significativa sperimenta invece un pattern opposto, con evacuazioni difficoltose, frammentate in più tentativi ravvicinati, feci dure o “a palline”, necessità di spingere e sensazione persistente di non aver svuotato completamente l’ampolla[2][3]. Questo profilo richiede un approccio dietetico mirato e diverso rispetto alla gestione della LARS “diarroica”.
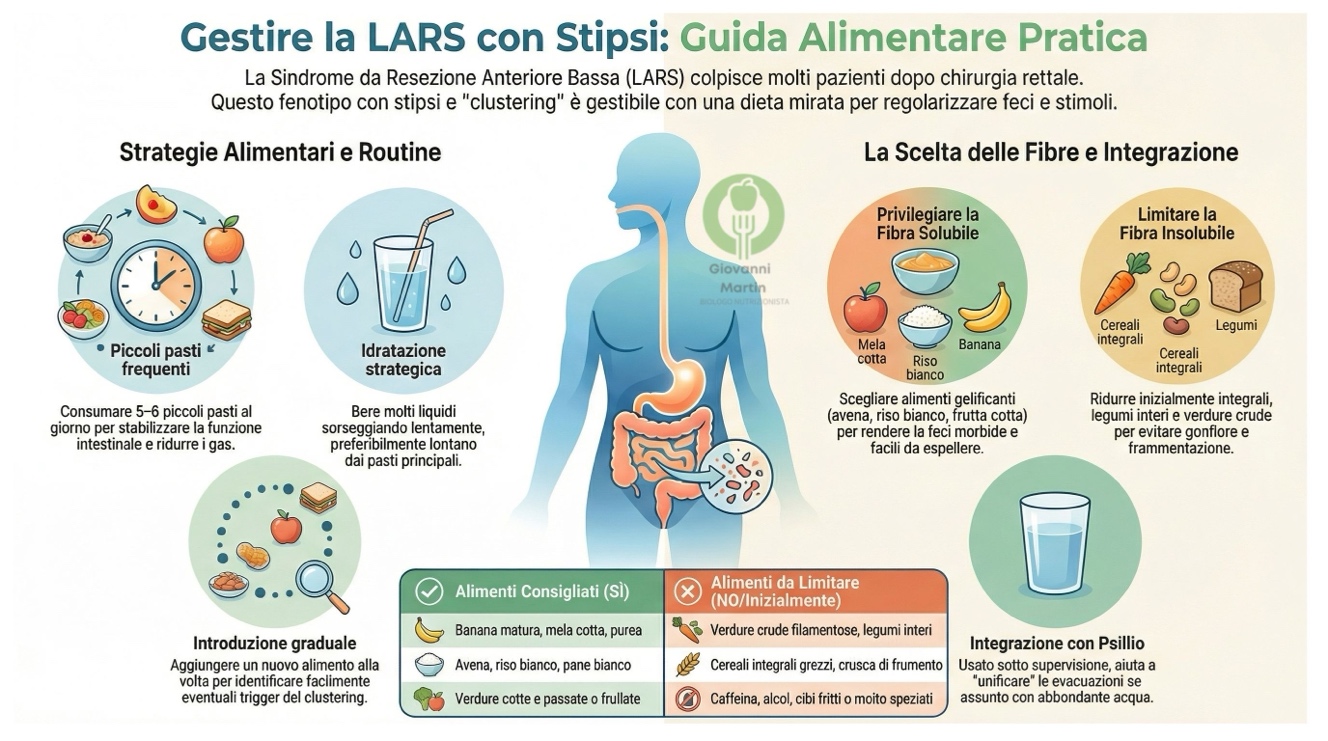
Obiettivi dell’intervento nutrizionale
L’approccio alimentare mira a:
- Rendere le feci più formate ma morbide, facilitando l’espulsione senza sforzo eccessivo
- Aumentare la prevedibilità dello stimolo evacuativo
- Ridurre frammentazione, gonfiore e urgenze secondarie allo sforzo
- Migliorare globalmente la qualità di vita e l’autonomia gestionale
Le modifiche vanno introdotte gradualmente e monitorate, perché la risposta individuale è molto variabile[4].
Masticare bene, fare piccoli pasti frequenti (5–6 al giorno) e non saltare i pasti può aiutare a stabilizzare la funzione intestinale nel post-chirurgia, riducendo anche gas e irregolarità[4]. Aggiungere nuovi alimenti “uno alla volta” permette di identificare rapidamente cosa peggiora clustering e svuotamento[4].
Bere molti liquidi è fondamentale, ma va fatto sorseggiando lentamente e preferibilmente tra i pasti o a fine pasto per non diluire eccessivamente i succhi gastrici[4]. L’acqua aiuta le fibre solubili a formare un gel morbido che facilita il transito senza indurire le feci.
La scelta delle fibre: qualità prima che quantità
In LARS con stipsi viene spesso consigliato di aumentare gli alimenti ricchi di fibra solubile (gelificante), come avena, crusca d’avena, orzo, riso bianco, banane mature, pane bianco, purea di mele, frutta in scatola (pesche, pere)[4].
Al contrario, può essere utile ridurre (almeno inizialmente) le fonti ricche di fibra insolubile che possono aumentare gonfiore e frammentazione: crusca di frumento, pane e cereali integrali grezzi, legumi interi (fagioli, ceci, piselli), popcorn, verdure crude e filamentose[4].
Tradotto in pratica:
- Privilegia verdure cotte e passate/frullate
- Valuta l’integrale e i legumi in base alla tolleranza individuale (inizia da piccole quantità, versioni decorticate o passate)
- Punta su frutta matura, cotta o frullata
Integrazione con psillio (sotto supervisione)
Lo psillio (Plantago ovata) viene citato tra i suggerimenti pratici per il clustering: una dose in acqua o succo prima di coricarsi può aiutare ad “addensare” e unificare le evacuazioni mattutine[4]. Nel fenotipo con evacuazioni frammentate, lo psillio funziona meglio se titolato lentamente (partire da 2-3 g/die e aumentare gradualmente) e sempre con idratazione abbondante, altrimenti rischia di peggiorare la difficoltà di espulsione.
Evitare o ridurre significativamente caffeina e alcol è raccomandato perché possono peggiorare la funzione intestinale post-chirurgica[4]. Anche cibi molto grassi, fritti e speziati possono aumentare meteorismo e difficoltà evacuative in alcuni pazienti.
Oltre la dieta: l’approccio integrato
L’alimentazione è solo un tassello. Per il clustering e la difficoltà evacuativa possono essere indicati (sempre su indicazione medica):
- Probiotici specifici[4]
- Tecniche di posizionamento in bagno e respiro diaframmatico
- Riabilitazione del pavimento pelvico con fisioterapista specializzato[5]
- Nei casi selezionati, irrigazione transanale o neuromodulazione[5]
Ogni paziente con LARS è un caso a sé: l’altezza dell’anastomosi, l’eventuale radioterapia, la presenza di comorbidità e l’uso di farmaci (oppioidi, ferro, anticolinergici) influenzano pesantemente il quadro clinico. Per questo motivo, il piano alimentare va costruito “per prove successive” (modifiche di 7–10 giorni per step), tenendo un diario sintomi–alimenti che registri numero di evacuazioni, consistenza (scala di Bristol), gonfiore, dolore e senso di svuotamento.
La LARS con stipsi e clustering rappresenta una sfida complessa ma gestibile con un approccio nutrizionale ragionato, paziente e personalizzato. Come professionisti della nutrizione, dobbiamo affiancare questi pazienti nel lungo periodo, fornendo strumenti pratici e rassicurazione: piccole modifiche graduali possono portare a miglioramenti significativi nella qualità di vita quotidiana, riducendo l’isolamento sociale e la frustrazione legati a questa condizione ancora troppo poco conosciuta.
Hai bisogno di un piano alimentare personalizzato per LARS?
Se stai affrontando difficoltà intestinali dopo un intervento di chirurgia rettale e desideri un supporto nutrizionale specifico e personalizzato, prenota una consulenza nel mio studio. Insieme costruiremo un percorso alimentare progressivo, calibrato sui tuoi sintomi, le tue abitudini e la tua storia clinica, con un monitoraggio costante per identificare i trigger individuali e ottimizzare la gestione quotidiana.
Prenota il tuo appuntamento e inizia a riprendere il controllo della tua alimentazione e della tua qualità di vita.
Questo articolo ha scopo divulgativo e non sostituisce il parere del medico curante e del team multidisciplinare che segue il paziente oncologico.
[1] Coloplast Professional. (2024). Sindrome da resezione anteriore bassa (LARS). https://www.coloplastprofessional.it/intestino/formazione-continua/articoli/lars/
[2] SICCR. (2025). Pubblicata la “GUIDA AL TRATTAMENTO DEI PAZIENTI CON LARS PER IL PERSONALE SANITARIO”. https://www.siccr.org/2025/10/pubblicata-la-guida-al-trattamento-dei-pazienti-con-lars-per-il-personale-sanitario/
[3] Segreti della Chirurgia. (2024). La sindrome da resezione anteriore bassa del retto (LARS). https://www.segretidellachirurgia.it/sindrome-da-resezione-anteriore-bassa-del-retto/
[4] Nova Scotia Health. Low Anterior Resection Syndrome – Patient Guidelines. https://www.nshealth.ca/sites/default/files/documents/NSHCCP4087.pdf
[5] Wellspect. (2025). Sindrome da bassa resezione anteriore (LARS). https://www.wellspect.it/intestino-e-vescica/condizioni-intestino-vescica/lars/
