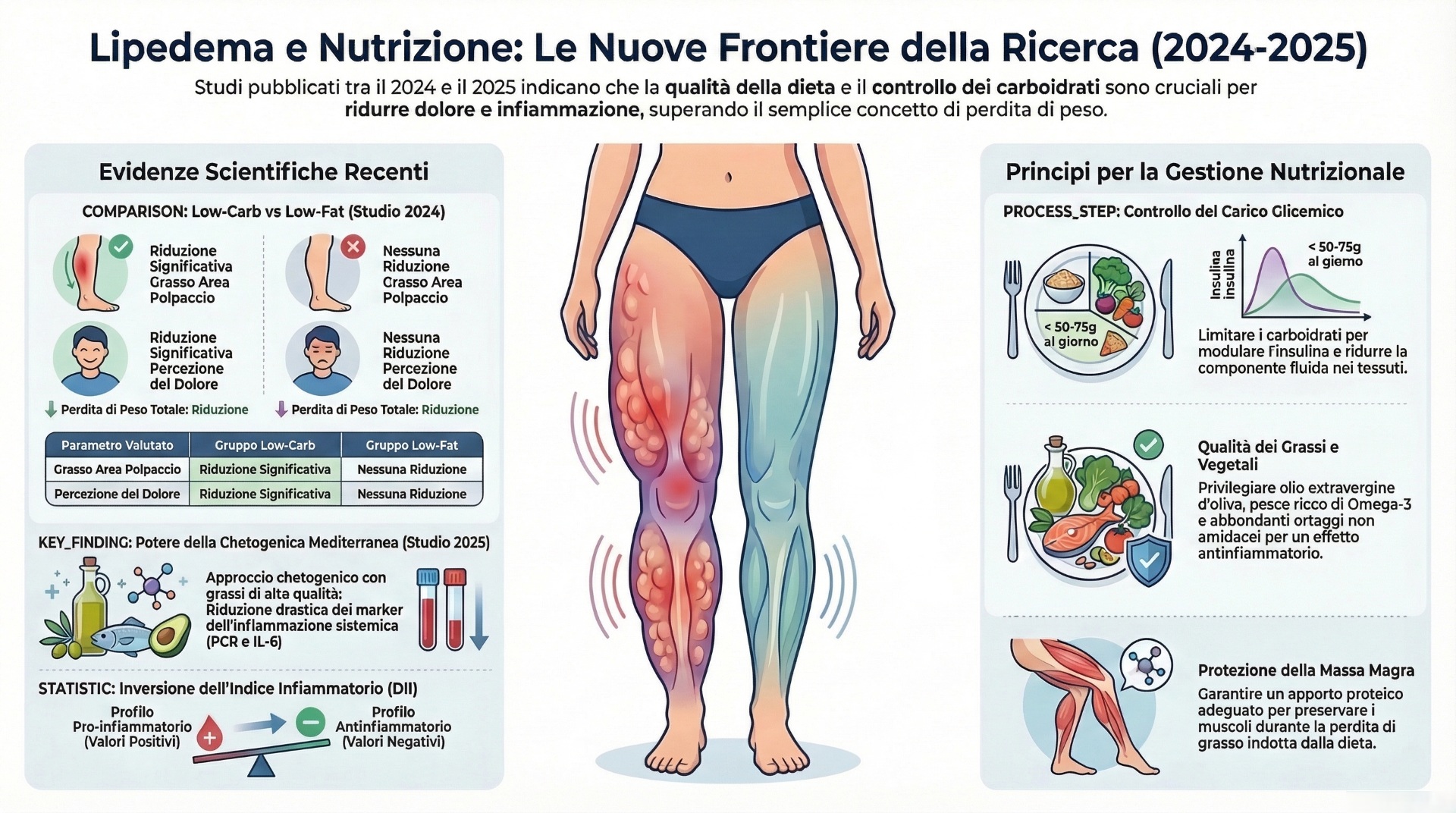
Il lipedema è una patologia cronica del tessuto adiposo caratterizzata da un accumulo simmetrico di grasso sottocutaneo, soprattutto agli arti inferiori e talvolta anche alle braccia, associato a dolore, dolorabilità alla palpazione e facile comparsa di ecchimosi[1]. Colpisce quasi esclusivamente le donne ed è ancora oggi frequentemente sottodiagnosticato o confuso con obesità e linfedema[1][3].
Dal punto di vista clinico, il lipedema si distingue perché il grasso colpito tende a essere resistente alle classiche strategie di dimagrimento, mentre il peso corporeo totale può comunque ridursi[1][3]. Per questo motivo il problema non può essere interpretato come una semplice questione estetica o di eccesso ponderale[3].
Perché la nutrizione interessa così tanto
Negli ultimi anni la nutrizione è diventata un tema centrale nella gestione del lipedema perché alcuni studi suggeriscono che la dieta possa influenzare non solo il peso, ma anche il dolore, l’infiammazione sistemica e alcune misure corporee delle aree colpite[1][2][3]. Le ipotesi principali riguardano la riduzione dell’iperinsulinemia, la modulazione dell’infiammazione e una possibile diminuzione della componente fluida del tessuto interessato[1][3].
È però importante chiarire subito un punto: al momento non esiste una dieta universalmente validata come trattamento standard del lipedema[1][3]. Le evidenze sono promettenti, ma ancora limitate da campioni piccoli, durata breve o disegni di studio non sempre robusti[1][2][3].
Il trial del 2024: low-carb contro low-fat
Uno degli studi più interessanti è un trial randomizzato pubblicato nel 2024 su Frontiers in Nutrition, che ha confrontato per 8 settimane due diete ipocaloriche da 1200 kcal al giorno in donne adulte con obesità e lipedema: una low-carb con 75 g di carboidrati al giorno e una low-fat con 180 g al giorno[1]. Il campione era molto piccolo, con 13 partecipanti totali, di cui 5 nel gruppo low-carb e 8 nel gruppo controllo[1].
Risultati principali dello studio
Il dato più rilevante è che soltanto il gruppo low-carb ha mostrato una riduzione significativa dell’area del tessuto adiposo sottocutaneo del polpaccio, della circonferenza del polpaccio e del dolore[1]. Entrambi i gruppi hanno invece perso peso, massa grassa e massa magra, senza differenze statisticamente significative tra i gruppi per questi parametri generali[1].
| Parametro valutato | Gruppo Low-Carb | Gruppo Low-Fat |
| Area SAT polpaccio (cm²) | Riduzione significativa | Nessuna riduzione |
| Circonferenza polpaccio | Riduzione significativa | Nessuna riduzione |
| Dolore | Riduzione significativa | Nessuna riduzione |
| Peso corporeo | Riduzione | Riduzione |
| Massa grassa totale | Riduzione | Riduzione |
| Massa magra | Riduzione | Riduzione |
Table 1: Confronto dei risultati tra dieta low-carb e low-fat nel trial 2024
Questo studio è importante perché non si limita al peso corporeo, ma usa anche la risonanza magnetica per valutare il tessuto adiposo nelle aree tipicamente interessate dal lipedema[1]. Il messaggio clinico è interessante: in questo piccolo trial una dieta low-carb sembra avere inciso di più sul tessuto colpito e sul sintomo dolore rispetto a una dieta low-fat isocalorica[1].
Allo stesso tempo, è necessario commentare il lavoro con prudenza[1]. La numerosità del campione è ridotta, la durata è breve e in entrambi i gruppi si è osservata una riduzione della massa muscolare o della massa magra, elemento che richiama l’attenzione sulla necessità di un supporto proteico adeguato e di strategie di preservazione della massa magra[1].
Lo studio del 2025 sul potenziale antinfiammatorio
Un secondo studio molto interessante è stato pubblicato nel 2025 su Nutrients e ha valutato per 7 mesi una dieta chetogenica in stile mediterraneo in 24 donne con lipedema, confrontate con 24 donne con sovrappeso o obesità senza lipedema[2]. Nel gruppo con lipedema il protocollo prevedeva meno di 50 g di carboidrati al giorno, con tre pasti costruiti su proteine, grassi e verdure[2].
Caratteristiche della dieta chetogenica mediterranea
Gli autori hanno dato molta importanza anche alla qualità della dieta, privilegiando[2]:
- Olio extravergine di oliva come grasso principale
- Avocado, semi e frutta secca
- Pesce grasso ricco in omega-3
- Ortaggi non amidacei in abbondanza
- Piccole porzioni di frutti di bosco
- Erbe aromatiche, spezie e tè verde
Questo rende lo studio particolarmente utile perché non parla solo di “chetosi”, ma di un modello alimentare strutturato con una precisa impronta antinfiammatoria[2].
Risultati su composizione corporea e infiammazione
Dopo l’intervento sono state osservate riduzioni significative di peso corporeo, grasso corporeo, grasso viscerale e circonferenze degli arti inferiori[2]. Nel gruppo con lipedema si sono inoltre ridotti hs-CRP e IL-6, due marker associati all’infiammazione sistemica[2].
Un altro aspetto interessante riguarda il Dietary Inflammatory Index (DII), uno strumento che stima il potenziale pro- o antinfiammatorio della dieta[2]. Nelle donne con lipedema il profilo dietetico di partenza risultava pro-infiammatorio, mentre dopo l’intervento il punteggio si è ridotto in modo significativo, passando da valori positivi (pro-infiammatori) a valori negativi (antinfiammatori)[2].
| Marker | Pre-intervento | Post-intervento |
| hs-CRP (mg/L) | Elevato | Riduzione significativa |
| IL-6 (pg/mL) | Elevato | Riduzione significativa |
| DII score | Positivo (pro-infiammatorio) | Negativo (antinfiammatorio) |
| Peso corporeo | Baseline | Riduzione significativa |
| Massa grassa | Baseline | Riduzione significativa |
| Circonferenze arti | Baseline | Riduzione significativa |
Table 2: Effetti della dieta chetogenica mediterranea su infiammazione e composizione corporea
Questo studio rafforza l’idea che nel lipedema possa contare non soltanto la restrizione dei carboidrati, ma anche la qualità complessiva del pattern alimentare[2]. In altre parole, non basta togliere carboidrati: sembra contare anche quali grassi si scelgono, quante fonti vegetali si mantengono e quanto spazio si dà a nutrienti e composti bioattivi con azione antinfiammatoria[2].
Anche qui, però, non bisogna forzare le conclusioni[2]. Si tratta di uno studio prospettico interessante, ma non di un trial randomizzato che confronti diversi modelli nutrizionali solo nel gruppo con lipedema[2]. Questo significa che i risultati sono utili, ma non bastano ancora per definire un protocollo universale[2].
La review del 2025: utile per leggere insieme il quadro
Nel 2025 è stata pubblicata anche una review narrativa su Current Obesity Reports che sintetizza le evidenze disponibili sulle diete chetogeniche nel lipedema[3]. La review descrive il lipedema come una condizione distinta dall’obesità, pur riconoscendo che l’eccesso ponderale può peggiorarne la severità clinica[3].
Conclusioni della revisione della letteratura
Gli autori riportano che le diete chetogeniche appaiono promettenti per la riduzione di[3]:
- Peso corporeo e massa grassa
- Dolore e disagio fisico
- Marker infiammatori sistemici
- Circonferenze degli arti colpiti
Tuttavia, sottolineano anche che i dati disponibili sono ancora scarsi e che servono studi longitudinali più solidi, con campioni più numerosi e follow-up più lunghi[3]. Questa è forse la conclusione più utile per chi legge in chiave clinica: la letteratura non autorizza slogan, ma nemmeno consente di liquidare la nutrizione come irrilevante[3].
L’importanza dell’approccio multidisciplinare
La review insiste anche su un concetto fondamentale: il trattamento del lipedema deve essere multidisciplinare[3]. Alimentazione, attività fisica adattata, terapia fisica, compressione elastica, supporto psicologico e, in casi selezionati, altre opzioni terapeutiche devono essere pensati come parti di un percorso integrato[3].
Cosa possiamo dire oggi in pratica clinica
Se mettiamo insieme questi studi, il quadro che emerge è abbastanza coerente[1][2][3]. La nutrizione può rappresentare un supporto concreto nella gestione del lipedema, soprattutto per il controllo del dolore, dell’infiammazione e di alcuni parametri antropometrici, ma non va presentata come cura risolutiva[1][2][3].
I risultati migliori, ad oggi, sembrano arrivare da approcci a ridotto carico glucidico e con forte attenzione alla qualità antinfiammatoria del modello alimentare[1][2][3]. In particolare, gli studi più recenti fanno pensare che una strategia low-carb o chetogenica di tipo mediterraneo possa offrire benefici maggiori rispetto a un semplice schema ipocalorico poco strutturato sul piano qualitativo[1][2].
Principi nutrizionali emergenti per il lipedema
Dalla letteratura recente emergono alcune linee guida pratiche[1][2][3]:
- Riduzione del carico glucidico: meno di 75 g al giorno (low-carb) o meno di 50 g al giorno (chetogenica)
- Qualità dei grassi: privilegiare olio extravergine di oliva, pesce grasso, frutta secca e semi
- Abbondanza di vegetali: ortaggi non amidacei, erbe aromatiche, spezie
- Adeguato apporto proteico: per preservare la massa magra durante la perdita di peso
- Riduzione del potenziale infiammatorio della dieta: limitare zuccheri semplici, farine raffinate, alimenti ultra-processati
- Approccio personalizzato: adattare il piano alle condizioni metaboliche, comorbilità e preferenze individuali
Resta però fondamentale evitare due errori opposti[1][2][3]. Il primo è affermare che la dieta non serva; il secondo è promettere che una dieta specifica, da sola, “guarisca” il lipedema[1][2][3]. La posizione più corretta, alla luce delle prove attuali, è che un intervento nutrizionale ben costruito, personalizzato e sostenibile possa migliorare diversi aspetti clinici, pur dentro un percorso terapeutico più ampio[1][2][3].
Nel lipedema la nutrizione non è una scorciatoia, ma può essere una parte importante della terapia conservativa[1][2][3]. Le prove più recenti suggeriscono benefici soprattutto con modelli alimentari a ridotto carico glucidico e con forte impronta antinfiammatoria, ma la ricerca è ancora in evoluzione e richiede prudenza nelle conclusioni[1][2][3].
Per i professionisti della nutrizione, l’indicazione più utile è costruire piani alimentari personalizzati che tengano conto non solo della riduzione calorica e del controllo dei carboidrati, ma anche della qualità complessiva della dieta, del supporto antinfiammatorio, della preservazione della massa magra e della sostenibilità nel lungo periodo[1][2][3].
Il messaggio finale per pazienti e colleghi è quindi: la nutrizione conta, ma va integrata in un percorso multidisciplinare e non va mai presentata come soluzione unica o miracolosa[1][2][3].
[1] Sandhofer, M., Schauer, G., Winkler, M., & Brenner, E. (2024). The effect of a low-carbohydrate diet on subcutaneous adipose tissue in females with lipedema. Frontiers in Nutrition, 11, 1484612. https://doi.org/10.3389/fnut.2024.1484612
[2] Cannataro, R., Straface, G., Cione, E., La Torre, C., Caroleo, M. C., Gallelli, L., & De Sarro, G. (2025). Exploring the anti-inflammatory potential of a Mediterranean-style ketogenic diet in women with lipedema. Nutrients, 17(18), 3089. https://doi.org/10.3390/nu17183089
[3] Paolacci, S., Kaya, G., Precone, V., Manara, E., Guerri, G., Frascarelli, C., Maltese, P. E., Dhuli, K., Miertus, J., Bertelli, M., & Michelini, S. (2025). Therapeutic applications of ketogenic diets in lipedema: A narrative review of current evidence. Current Obesity Reports, 14(3), 345-358. https://doi.org/10.1007/s13679-025-00532-1